Isquemia miocárdica: Síntomas, causas, factores de riesgo, prevención y tratamiento
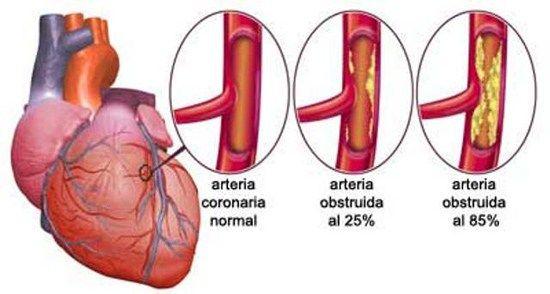
La isquemia miocárdica se produce cuando el flujo de sangre que va al corazón se reduce, lo que impide que este reciba oxígeno suficiente. La reducción del flujo sanguíneo generalmente se produce debido a una obstrucción parcial o total de las arterias del corazón (arterias coronarias).
La isquemia miocárdica, también llamada «isquemia cardíaca», puede dañar el músculo cardíaco y reducir su capacidad de bombear sangre de forma eficaz. Una obstrucción grave y repentina de una arteria coronaria puede producir un ataque cardíaco. La isquemia miocárdica también puede provocar ritmos cardíacos anormales graves.
El tratamiento para la isquemia miocárdica implica mejorar el flujo sanguíneo al músculo cardíaco. El tratamiento puede comprender medicamentos, un procedimiento para abrir las arterias obstruidas o una cirugía de bypass.
Elegir un estilo de vida saludable es importante para tratar y prevenir la isquemia miocárdica.
Cuando se presentan signos y síntomas, el más frecuente es la presión o el dolor en el pecho, por lo general, en el lado izquierdo del cuerpo (angina de pecho). Algunos de los otros signos y síntomas que podrían presentarse con más frecuencia en las mujeres, en las personas mayores y en las personas que padecen diabetes son los siguientes:
Cuándo consultar al médico
Busca atención de urgencia si tienes dolor de pecho intenso o prolongado.
La isquemia miocárdica puede surgir de forma lenta a medida que las arterias se bloquean con el tiempo. También puede ocurrir rápidamente cuando una arteria se bloquea de forma repentina.
Algunas de las enfermedades que pueden causar isquemia miocárdica son:
Enfermedad de las arterias coronarias (ateroesclerosis). Unas placas compuestas en su mayor parte de colesterol se acumulan en las paredes de las arterias y restringen el flujo sanguíneo. La ateroesclerosis es la causa más frecuente de la isquemia miocárdica.
Coágulo sanguíneo. Las placas que se forman en la ateroesclerosis pueden romperse y causar un coágulo sanguíneo. El coágulo puede bloquear una arteria y provocar una isquemia miocárdica repentina y grave, lo cual da como resultado un ataque cardíaco. En raras ocasiones, es posible que un coágulo sanguíneo se traslade hasta la arteria coronaria desde otro lugar del cuerpo.
Espasmo de la arteria coronaria. Este endurecimiento temporal de los músculos de la pared arterial puede reducir brevemente o incluso impedir el flujo sanguíneo a una parte del músculo del corazón. El espasmo de la arteria coronaria es una causa poco frecuente de la isquemia miocárdica.
El dolor en el pecho asociado a la isquemia miocárdica puede estar desencadenado por:
Algunos de los factores que pueden aumentar el riesgo de padecer isquemia miocárdica son los siguientes:
Consumo de tabaco. Fumar y la exposición por largo tiempo al tabaquismo pasivo pueden causar daño en las paredes internas de las arterias. El daño puede permitir que se formen depósitos de colesterol y otras sustancias, que pueden lentificar el flujo sanguíneo en las arterias coronarias. Fumar también aumenta el riesgo de formación de coágulos sanguíneos en las arterias coronarias.
Diabetes. Los tipos 1 y 2 de diabetes están vinculados al aumento del riesgo de isquemia miocárdica, de ataque al corazón y de otros problemas cardíacos.
Presión arterial alta. Con el tiempo, la presión arterial alta puede hacer que la ateroesclerosis avance más rápido y, en consecuencia, provocar el daño de las arterias coronarias.
Nivel alto de colesterol en sangre. El colesterol es una parte importante de los depósitos que pueden estrechar las arterias coronarias. Un nivel alto del colesterol «malo» (lipoproteína de baja densidad o LDL) en la sangre puede deberse a un trastorno hereditario o a una dieta alta en grasas saturadas y en colesterol.
Nivel alto de triglicéridos en sangre. Los triglicéridos, otro tipo de grasas en la sangre, también pueden contribuir a que se genere la ateroesclerosis.
Obesidad. La obesidad está relacionada con la diabetes, la presión arterial alta y el nivel alto de colesterol en sangre.
Circunferencia de la cintura. Una medida de la cintura de más de 35 pulgadas (89 cm) en las mujeres y de 40 pulgadas (102 cm) en los hombres aumenta el riesgo de padecer presión arterial alta y enfermedad cardíaca.
Falta de actividad física. Un estilo de vida inactivo contribuye a la obesidad y está relacionado con niveles altos de colesterol y de triglicéridos. Las personas que hacen ejercicios aeróbicos con regularidad tienen un estado cardiovascular mejor, lo que está relacionado con una disminución del riesgo de padecer isquemia miocárdica y un ataque al corazón. El ejercicio también baja la presión arterial alta.
Ataque cardíaco. Si una arteria coronaria se obstruye por completo, la falta de sangre y de oxígeno puede producir un ataque cardíaco que destruye una parte del músculo cardíaco. El daño puede ser grave y, a veces, mortal.
Ritmo cardíaco irregular (arritmia). El ritmo cardíaco anormal puede debilitar el corazón y poner en riesgo la vida.
Insuficiencia cardíaca. La isquemia miocárdica puede dañar el músculo cardíaco y puede reducir su capacidad para bombear sangre de forma eficaz al resto del cuerpo. Con el tiempo, este daño puede causar insuficiencia cardíaca.
MEDICAMENTOS
Los medicamentos para tratar la isquemia miocárdica comprenden los siguientes:
Aspirina.Tomar una aspirina a diario u otro anticoagulante puede reducir el riesgo de coágulos sanguíneos, lo que puede ayudar a prevenir una obstrucción en las arterias coronarias. Consulta con el médico antes de empezar a tomar aspirinas, ya que puede no ser lo adecuado si tienes un trastorno hemorrágico o si estás tomando otro anticoagulante.
Nitratos. Estos medicamentos destapan las arterias de manera temporal, lo que mejora el flujo de la sangre hasta y desde el corazón. Un mejor flujo sanguíneo significa que el corazón no tiene que esforzarse.
Betabloqueantes. Estos medicamentos ayudan a relajar el músculo del corazón, desaceleran los latidos del corazón y reducen la presión arterial, por lo que la sangre puede llegar al corazón con más facilidad.
Bloqueadores de los canales de calcio. Estos medicamentos relajan y ensanchan los vasos sanguíneos, por lo que aumenta el flujo sanguíneo en el corazón. Los bloqueantes de los canales de calcio también disminuyen el pulso y reducen la carga de trabajo del corazón.
Medicamentos para bajar el colesterol. Estos medicamentos disminuyen el material principal que se deposita en las arterias coronarias.
Inhibidores de la enzima convertidora de la angiotensina (ECA). Estos medicamentos ayudan a relajar los vasos sanguíneos y a disminuir la presión arterial. El médico podría recomendarte un inhibidor de la enzima convertidora de angiotensina si tienes presión arterial alta o diabetes, además de isquemia miocárdica.
Ranolazina. Estos medicamentos ayudan a relajar las arterias coronarias para aliviar la angina de pecho. La ranolazina se puede recetar con otros medicamentos para la angina de pecho, como los bloqueantes de los canales de calcio, los betabloqueantes o los nitratos.
Angioplastia y colocación de stents. Se inserta un tubo largo y delgado (catéter) en la parte más estrecha de la arteria. Se inserta un cable con un balón pequeño en la región más estrecha y se infla para expandir la arteria. Por lo general, se inserta un pequeño tubo de malla metálica en espiral (stent) para mantener abierta la arteria.
Cirugía de bypass de la arteria coronaria. El cirujano usa un vaso de otra parte del cuerpo para crear un injerto que permite que la sangre fluya alrededor de la arteria coronaria bloqueada o estrecha. Este tipo de cirugía a corazón abierto se realiza únicamente en personas que tienen varias arterias coronarias estrechas.
Contrapulsación externa mejorada. Se puede recomendar este tratamiento ambulatorio no invasivo si otros tratamientos no funcionaron. Los brazaletes que se colocan alrededor de las piernas se inflan suavemente con aire y luego se desinflan. La presión que se genera sobre los vasos sanguíneos puede mejorar el flujo de sangre al corazón.
Ref: Mayo Clinic
La isquemia miocárdica, también llamada «isquemia cardíaca», puede dañar el músculo cardíaco y reducir su capacidad de bombear sangre de forma eficaz. Una obstrucción grave y repentina de una arteria coronaria puede producir un ataque cardíaco. La isquemia miocárdica también puede provocar ritmos cardíacos anormales graves.
El tratamiento para la isquemia miocárdica implica mejorar el flujo sanguíneo al músculo cardíaco. El tratamiento puede comprender medicamentos, un procedimiento para abrir las arterias obstruidas o una cirugía de bypass.
Elegir un estilo de vida saludable es importante para tratar y prevenir la isquemia miocárdica.
Síntomas
Algunas personas que padecen isquemia no presentan signos ni síntomas (isquemia asintomática).
Cuando se presentan signos y síntomas, el más frecuente es la presión o el dolor en el pecho, por lo general, en el lado izquierdo del cuerpo (angina de pecho). Algunos de los otros signos y síntomas que podrían presentarse con más frecuencia en las mujeres, en las personas mayores y en las personas que padecen diabetes son los siguientes:
- Dolor de cuello o de mandíbula
- Dolor de brazo o de hombro
- Un latido del corazón rápido
- Falta de aire cuando estás físicamente activo
- Náuseas y vómitos
- Sudoración
- Fatiga
Cuándo consultar al médico
Busca atención de urgencia si tienes dolor de pecho intenso o prolongado.
Causas
La isquemia miocárdica ocurre cuando se reduce el flujo sanguíneo por una o más de las arterias coronarias. El menor flujo sanguíneo disminuye la cantidad de oxígeno que recibe el músculo del corazón.
La isquemia miocárdica puede surgir de forma lenta a medida que las arterias se bloquean con el tiempo. También puede ocurrir rápidamente cuando una arteria se bloquea de forma repentina.
Algunas de las enfermedades que pueden causar isquemia miocárdica son:
Enfermedad de las arterias coronarias (ateroesclerosis). Unas placas compuestas en su mayor parte de colesterol se acumulan en las paredes de las arterias y restringen el flujo sanguíneo. La ateroesclerosis es la causa más frecuente de la isquemia miocárdica.
Coágulo sanguíneo. Las placas que se forman en la ateroesclerosis pueden romperse y causar un coágulo sanguíneo. El coágulo puede bloquear una arteria y provocar una isquemia miocárdica repentina y grave, lo cual da como resultado un ataque cardíaco. En raras ocasiones, es posible que un coágulo sanguíneo se traslade hasta la arteria coronaria desde otro lugar del cuerpo.
Espasmo de la arteria coronaria. Este endurecimiento temporal de los músculos de la pared arterial puede reducir brevemente o incluso impedir el flujo sanguíneo a una parte del músculo del corazón. El espasmo de la arteria coronaria es una causa poco frecuente de la isquemia miocárdica.
El dolor en el pecho asociado a la isquemia miocárdica puede estar desencadenado por:
- Esfuerzo físico
- Estrés emocional
- Bajas temperaturas
- Consumo de cocaína
- Factores de riesgo
Algunos de los factores que pueden aumentar el riesgo de padecer isquemia miocárdica son los siguientes:
Consumo de tabaco. Fumar y la exposición por largo tiempo al tabaquismo pasivo pueden causar daño en las paredes internas de las arterias. El daño puede permitir que se formen depósitos de colesterol y otras sustancias, que pueden lentificar el flujo sanguíneo en las arterias coronarias. Fumar también aumenta el riesgo de formación de coágulos sanguíneos en las arterias coronarias.
Diabetes. Los tipos 1 y 2 de diabetes están vinculados al aumento del riesgo de isquemia miocárdica, de ataque al corazón y de otros problemas cardíacos.
Presión arterial alta. Con el tiempo, la presión arterial alta puede hacer que la ateroesclerosis avance más rápido y, en consecuencia, provocar el daño de las arterias coronarias.
Nivel alto de colesterol en sangre. El colesterol es una parte importante de los depósitos que pueden estrechar las arterias coronarias. Un nivel alto del colesterol «malo» (lipoproteína de baja densidad o LDL) en la sangre puede deberse a un trastorno hereditario o a una dieta alta en grasas saturadas y en colesterol.
Nivel alto de triglicéridos en sangre. Los triglicéridos, otro tipo de grasas en la sangre, también pueden contribuir a que se genere la ateroesclerosis.
Obesidad. La obesidad está relacionada con la diabetes, la presión arterial alta y el nivel alto de colesterol en sangre.
Circunferencia de la cintura. Una medida de la cintura de más de 35 pulgadas (89 cm) en las mujeres y de 40 pulgadas (102 cm) en los hombres aumenta el riesgo de padecer presión arterial alta y enfermedad cardíaca.
Falta de actividad física. Un estilo de vida inactivo contribuye a la obesidad y está relacionado con niveles altos de colesterol y de triglicéridos. Las personas que hacen ejercicios aeróbicos con regularidad tienen un estado cardiovascular mejor, lo que está relacionado con una disminución del riesgo de padecer isquemia miocárdica y un ataque al corazón. El ejercicio también baja la presión arterial alta.
Complicaciones
La isquemia miocárdica puede causar complicaciones graves, como las siguientes:
Ataque cardíaco. Si una arteria coronaria se obstruye por completo, la falta de sangre y de oxígeno puede producir un ataque cardíaco que destruye una parte del músculo cardíaco. El daño puede ser grave y, a veces, mortal.
Ritmo cardíaco irregular (arritmia). El ritmo cardíaco anormal puede debilitar el corazón y poner en riesgo la vida.
Insuficiencia cardíaca. La isquemia miocárdica puede dañar el músculo cardíaco y puede reducir su capacidad para bombear sangre de forma eficaz al resto del cuerpo. Con el tiempo, este daño puede causar insuficiencia cardíaca.
Prevención
El mismo estilo de vida que puede ayudar a tratar la isquemia miocárdica también puede ayudar a evitar que se presente en primer lugar. Las arterias pueden conservarse fuertes, elásticas y uniformes y permitir un flujo sanguíneo máximo si llevas un estilo de vida saludable para el corazón.
Tratamiento
El tratamiento para la isquemia miocárdica tiene como objetivo mejorar el flujo de sangre al músculo cardíaco. Según la gravedad de la enfermedad, podrás tratarla con medicamentos, cirugía o ambos.
MEDICAMENTOS
Los medicamentos para tratar la isquemia miocárdica comprenden los siguientes:
Aspirina.Tomar una aspirina a diario u otro anticoagulante puede reducir el riesgo de coágulos sanguíneos, lo que puede ayudar a prevenir una obstrucción en las arterias coronarias. Consulta con el médico antes de empezar a tomar aspirinas, ya que puede no ser lo adecuado si tienes un trastorno hemorrágico o si estás tomando otro anticoagulante.
Nitratos. Estos medicamentos destapan las arterias de manera temporal, lo que mejora el flujo de la sangre hasta y desde el corazón. Un mejor flujo sanguíneo significa que el corazón no tiene que esforzarse.
Betabloqueantes. Estos medicamentos ayudan a relajar el músculo del corazón, desaceleran los latidos del corazón y reducen la presión arterial, por lo que la sangre puede llegar al corazón con más facilidad.
Bloqueadores de los canales de calcio. Estos medicamentos relajan y ensanchan los vasos sanguíneos, por lo que aumenta el flujo sanguíneo en el corazón. Los bloqueantes de los canales de calcio también disminuyen el pulso y reducen la carga de trabajo del corazón.
Medicamentos para bajar el colesterol. Estos medicamentos disminuyen el material principal que se deposita en las arterias coronarias.
Inhibidores de la enzima convertidora de la angiotensina (ECA). Estos medicamentos ayudan a relajar los vasos sanguíneos y a disminuir la presión arterial. El médico podría recomendarte un inhibidor de la enzima convertidora de angiotensina si tienes presión arterial alta o diabetes, además de isquemia miocárdica.
Ranolazina. Estos medicamentos ayudan a relajar las arterias coronarias para aliviar la angina de pecho. La ranolazina se puede recetar con otros medicamentos para la angina de pecho, como los bloqueantes de los canales de calcio, los betabloqueantes o los nitratos.
Procedimientos para mejorar el flujo sanguíneo
A veces se necesita un tratamiento más agresivo para mejorar el flujo sanguíneo. Los procedimientos que pueden ser útiles comprenden los siguientes:
Angioplastia y colocación de stents. Se inserta un tubo largo y delgado (catéter) en la parte más estrecha de la arteria. Se inserta un cable con un balón pequeño en la región más estrecha y se infla para expandir la arteria. Por lo general, se inserta un pequeño tubo de malla metálica en espiral (stent) para mantener abierta la arteria.
Cirugía de bypass de la arteria coronaria. El cirujano usa un vaso de otra parte del cuerpo para crear un injerto que permite que la sangre fluya alrededor de la arteria coronaria bloqueada o estrecha. Este tipo de cirugía a corazón abierto se realiza únicamente en personas que tienen varias arterias coronarias estrechas.
Contrapulsación externa mejorada. Se puede recomendar este tratamiento ambulatorio no invasivo si otros tratamientos no funcionaron. Los brazaletes que se colocan alrededor de las piernas se inflan suavemente con aire y luego se desinflan. La presión que se genera sobre los vasos sanguíneos puede mejorar el flujo de sangre al corazón.
Ref: Mayo Clinic











